初期公開日:2023年11月10日更新日:2025年10月6日
ここから本文です。
不妊治療について(県民向け)
不妊治療について、一般的な検査や治療の知識や医療保険制度についてのご案内です。
【監修】和泉俊一郎 (東海大学医学部産婦人科客員教授) |
1不妊治療を始める時期(検討する時期)
- 一般に「不妊」とは、妊娠を望む健康な男女が避妊をせずに性交をしているにもかかわらず、一定期間、妊娠しないものをいいます。日本産科婦人科学会では、この「一定期間」について「1年が一般的」としています。
- ただし、この「1年」というのは、それぞれの方の年齢やお体の状態などを考慮しないで、あくまで一般的に定義しているものです。ご夫婦(カップル)の年齢が20代なのか、30代、40代なのか、あるいは、月経不順などの不調があるか、これまでに婦人科疾患等の既往歴があるかなどでも、異なってくると考えられます。
- 妊娠、出産に関して、お体の状況や体調の変化などで不安がある場合は、まずは、婦人科を受診して、不妊検査の必要性の有無から相談してみましょう。ご夫婦、カップルで相談、受診ができることが望ましいです。男女ともに、まずは婦人科で受診できますし、必要に応じて泌尿器科(男性不妊外来)の紹介などにつながることもあります。
|
女性の月経不順や生理痛などの不調は、10代から始まることもあり、将来にわたって続いたり、婦人科疾患や不妊の原因等に関係する可能性もあります。 たとえ、今は、妊娠や出産を具体的には考えていないとしても、「かかりつけ婦人科医」を持つ、早くから女性の体の機能や体調変化について、気軽に受診や相談をする習慣を持つことも大切です。 |
神奈川県不妊・不育専門相談センター(別ウィンドウで開きます)
不妊や不育についての疑問や不安について、専門の医師や助産師による相談をお受けしています。
気軽にご相談ください。
2医療機関について
不妊検査や治療を行う医療機関は、神奈川県内及び近郊には比較的多くあります。検査、治療を受ける方が納得して、安心し、信頼して通院できる医療機関を選ぶことが重要です。
行政(県など)では、医療機関を紹介したり、特定の医療機関をお勧めしたりすることはできません。
まずは、医療機関のホームページなどで治療内容や方針などを確認し、問い合わせをしたり、一度受診をして説明を聞いたりして、通院先を決めましょう。
また、医療機関を変えること(転院)も可能です。転院にも、メリット、デメリットがありますが、その時の必要性に応じてよく考えてみてください。
医療機関の種別
医療機関を診療内容や規模等で分けると、大きく3つのタイプに分かれると言えます。
産婦人科クリニック
(施設によってお産を行うところ、行わないところがあります。)
- 婦人科クリニックは比較的数が多く、一般には、身近で通院できる医療機関を探しやすいです。
- 不妊検査・タイミング法・人工授精までの診療(一般不妊治療)は行っても、体外受精(生殖補助医療)は行っていない医療機関もあります。
- もちろん、産科や婦人科の診療と併せて、生殖補助医療も含めた不妊治療に積極的に取り組んでいる施設もあります。まずは、ご自身にとって、必要な治療を考えた上で、医療機関の治療内容を事前に調べたり、問い合せをしたりして確認しましょう。
不妊治療専門クリニック
- 不妊検査から一般不妊治療、体外受精(生殖補助医療)まで行う医療機関です。不妊治療を中心とすることで、施設や設備、医師等の体制を特化したり、待合室で不妊治療を受ける方が過ごしやすいなどの配慮をしていることもあります。
- なお、不妊治療専門クリニックであっても、体制や治療方針など、医療機関ごとに、さまざまな違いがあります。よく、治療内容を確認しましょう。保険診療の扱いや、先進医療の併用方針など費用に関わる面についても、治療(通院)を決める前に確認することをお勧めします。
大学病院・総合病院等
- 生殖補助医療を行っている大学病院等であれば、出産やその他の疾患と連携した診療を併せて受けられる場合が多いと考えられます。
- 紹介等の患者の受け入れや、通院、予約、主治医の体制がどうなるかなども、病院によって異なりますので、他の医療機関も同様ですが、事前によく確認してください。
不妊治療を行う医療機関の選び方や神奈川県内医療機関の案内は、こちらにあります。
不妊治療にかかる医療機関(神奈川県内)について(別ウィンドウで開きます)
3不妊症の検査について
※以下の検査は、一般的に行われているとされる内容です。
一般に、まず不妊に明らかな原因(疾患)があるかを検査し、治療可能な原因疾患があれば、その治療として手術や薬物療法を行ったり、疾患に応じた今後の不妊治療の方針(治療方法の選択)を検討したりします。
診察 ・血液検査(ホルモン検査等) ・(子宮等の)超音波検査
卵管の検査 ・精液検査(男性)など
不妊の原因は、男女それぞれ約半々とされています。男女ともに検査を受けることが必要です。
- 男性側の原因(例)精管閉塞、先天性の形態異常、逆行性射精、造精機能障害など。
- 女性側の原因(例)子宮奇形や、感染症による卵管の癒着、子宮内膜症による癒着、ホルモンの異常による排卵障害や無月経など。
検査を行っても、明らかな不妊の原因(所見)が確認できないこともあります。
その場合も、不妊治療による妊娠出産を望む場合は、次のステップを検討します。
4不妊治療のステップ
不妊治療は次のステップに沿って進めることが一般的とされています。
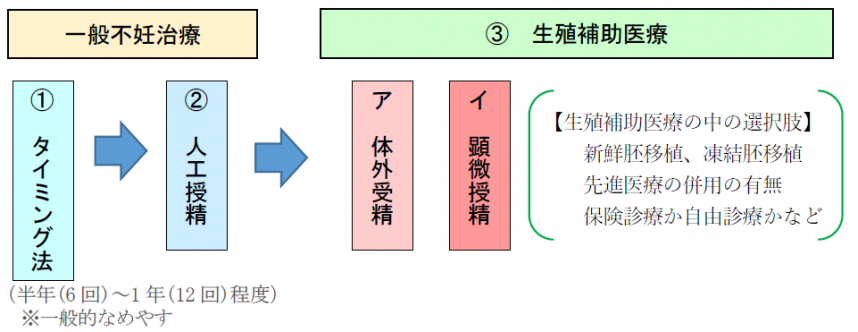
- 女性の体の中で受精が行われる「(1)タイミング法」と「(2)人工授精」は、「一般不妊治療」と呼ばれています。
(1)タイミング法
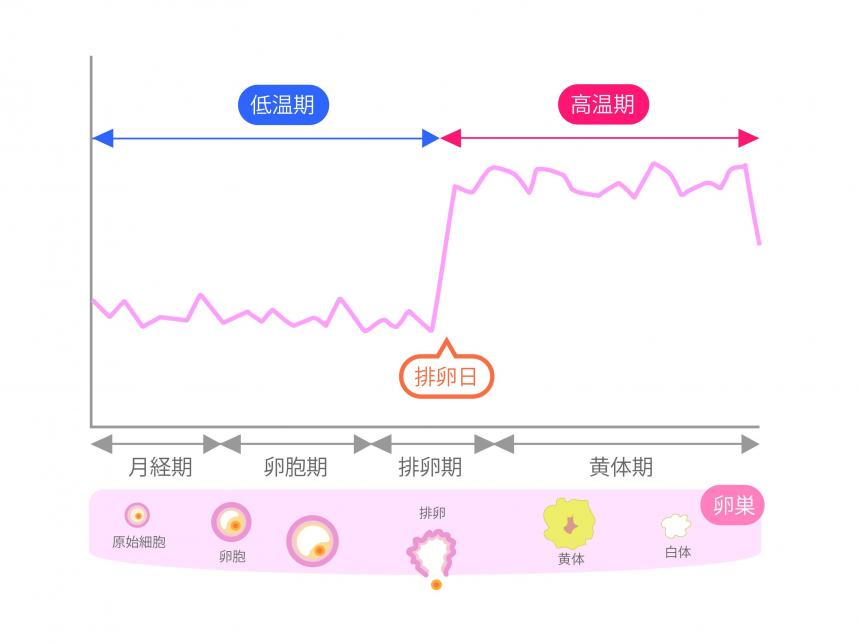 女性の排卵周期に合わせて、排卵日の当日や前日の性交により妊娠の確率を上げるものです。
女性の排卵周期に合わせて、排卵日の当日や前日の性交により妊娠の確率を上げるものです。
- 医療機関に通院してタイミング法を行う場合は、排卵日を推測するために、超音波検査で卵胞発育状況や血液検査でホルモン(エストラゲン値など)を調べることも行われます。
- 検査方法や治療の詳細等により通院のタイミングなども変わりますので、医療機関の説明を聞きましょう。
(2)人工授精
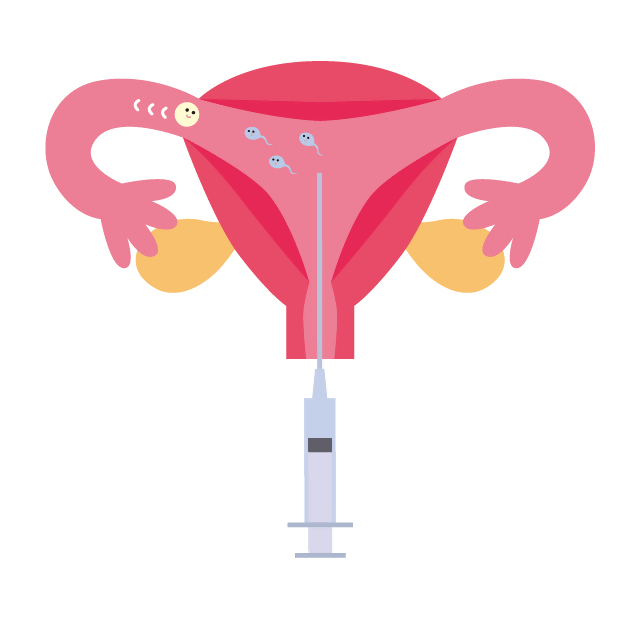 排卵日に合わせて、男性の精液を採取し、濃縮などの処置を行った精液を子宮内に注入し、精子が卵子に到達しやすくします。
排卵日に合わせて、男性の精液を採取し、濃縮などの処置を行った精液を子宮内に注入し、精子が卵子に到達しやすくします。- 排卵誘発を併せて行うこともあります。
(3)体外受精・顕微授精(生殖補助医療)
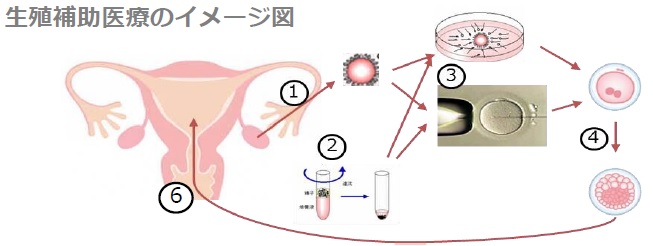
(1)採卵 (2)採精 (3)体外受精・顕微授精 (4)受精卵(胚)培養 【(5)胚凍結】 (6)胚移植
※(5)胚凍結は行わない場合もあり、上の図には示されておりません。
体外受精(生殖補助医療)の流れ【「不妊治療に関する支援について」厚生労働省資料から引用】
- 一般に、排卵誘発剤を使って採卵の確実性を高めた上で、卵子を体外に取り出し(採卵)、精子と混合(媒精と言います)し受精したものを、胚まで培養した上で、子宮に移植します。
- 採卵誘発剤の使用や、授精のための精子選択、受精卵の培養、胚の状態判断、移植技術などには、オプショナルな治療法や、医療機関の方針などもあり、治療の詳細は変わります。
- 体外受精等を行う医療機関(実施施設)は、医師等の配置や施設(設備等)の基準により、日本産科婦人科学会に登録申請を行い、認定を受けて治療を行っています。
その他
- 検査で原因が明らかになり、タイミング法や人工授精での妊娠が望めない場合や、年齢、その他の状況などで、ステップに沿ってではなく、最初に、生殖補助医療から検討する場合もあります。
- ご夫婦(カップル)のお気持ちや状況に応じて、生殖補助医療から、タイミング法などへステップを戻す場合もあります。
- 不妊治療の進め方は、お一人お一人に寄り添ったものであることが大切です。主治医とよく相談しながら、納得して治療を受けましょう。
神奈川県不妊・不育専門相談センター(別ウィンドウで開きます)
不妊や不育についての疑問や不安について、専門の医師や助産師による相談をお受けしています。
気軽にご相談ください。
☆女性の年齢と妊娠(別ウィンドウで開きます)
このページに関するお問い合わせ先
このページの所管所属は健康医療局 保健医療部健康増進課です。